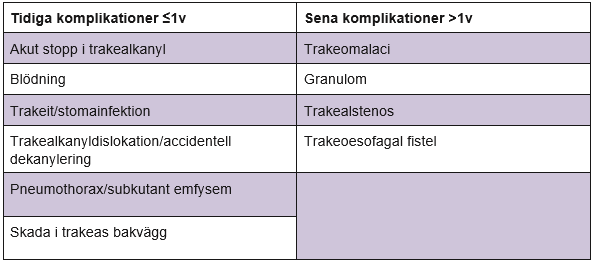
Allmänt om komplikation
Antalet utförda trakeotomier i resursstarka länder med stabila vårdsystem anges totalt vara c: a 250 000/år varav 10% utförs på barn[1]. Trots en låg frekvens av komplikationer (c: a 3%) är mortaliteten relaterad till trakeotomi rapporterad hög, 10–60%, beroende på samsjuklighet[2]. Det finns ingen dokumenterad skillnad vid jämförelse mellan perkutan trakeotomi (PT) och kirurgisk trakeotomi (KT) avseende dödlig utgång, intra- eller postoperativa blödningar[3]. Samsjuklighet har stor påverkan på komplikationsfrekvens vid trakeotomi, vilket understryker behovet av flexibilitet i riktlinjerna för trakeotomi [4]. De vanligaste komplikationerna till trakeotomi inträffar oftast i eftervården och består av obstruktion av trakealkanylen (53 %), oavsiktlig dekanylering (17%) och blödning 12 % [5]. Majoriteten av komplikationerna drabbar vuxna (84%) och män (70%) [5]. Gravida, obesa och patienter med sepsis eller lungsjukdom löper en ökad risk för komplikation vid trakeotomi [6]. Vissa operationstekniker anges ha högre komplikationsfrekvens till exempel så kallad ”Björkflapp” (en U-formad incision i en trakealring som sys fast i huden för att säkerställa ett öppet trakeostoma). [5].
Att analysera komplikationer utgör grunden för kvalitetsutveckling. Viktiga faktorer i arbetet för att minska komplikationer är samarbeten och utbildning på olika nivå. Därtill finns även internationella nätverk såsom till exempel Global tracheostomy (quality improvement) collaborative (globaltrach.org) som arbetar för att förbättra livskvaliteten för trakeotomerade patienter.
Tidpunkt för trakeotomi och val av trakealkanyl
Nationella rekommendationer, vetenskap och beprövad klinisk erfarenhet i konsensus mellan olika medicinska specialiteter utgör basen för bedömning om vilken kirurgisk metod som ska väljas för trakeotomi, när och var ingreppet ska genomföras. Tidpunkten för trakeotomi på ventilatorkrävande patient är kontroversiell. Tidig trakeotomi (1-10 dagar) uppges förkorta tiden för mekanisk ventilation, sedering och urträning ur respirator men har ingen signifikant inverkan på vårdtiden på intensivvårdsavdelningen eller ventilatorassocierad pneumoni[7]. Det finns inte vetenskapligt stöd för tidig trakeotomi jämfört med sen av kritiskt sjuk COVID-19 patient [8]. Trakealkanyler av polyvinylklorid eller silikon, med kuff och innerkanyl rekommenderas att användas som första trakealkanyl [9]. Trakealkanylen bör inte bytas före dag 7 efter operation och görs med fördel efter dag 10[10]. Trakealkanylens kuff-tryck bör ligga mellan 20–30 cmH2O, men skall anpassas efter ventilationsbehovet för att undvika läckage och aspiration [11]. Innerkanylen skall rengöras vid sekretansamling och dagligen[12] i enlighet med vårdhandboken och produkthandledning.
Skattning av svårintuberad luftväg och triagering
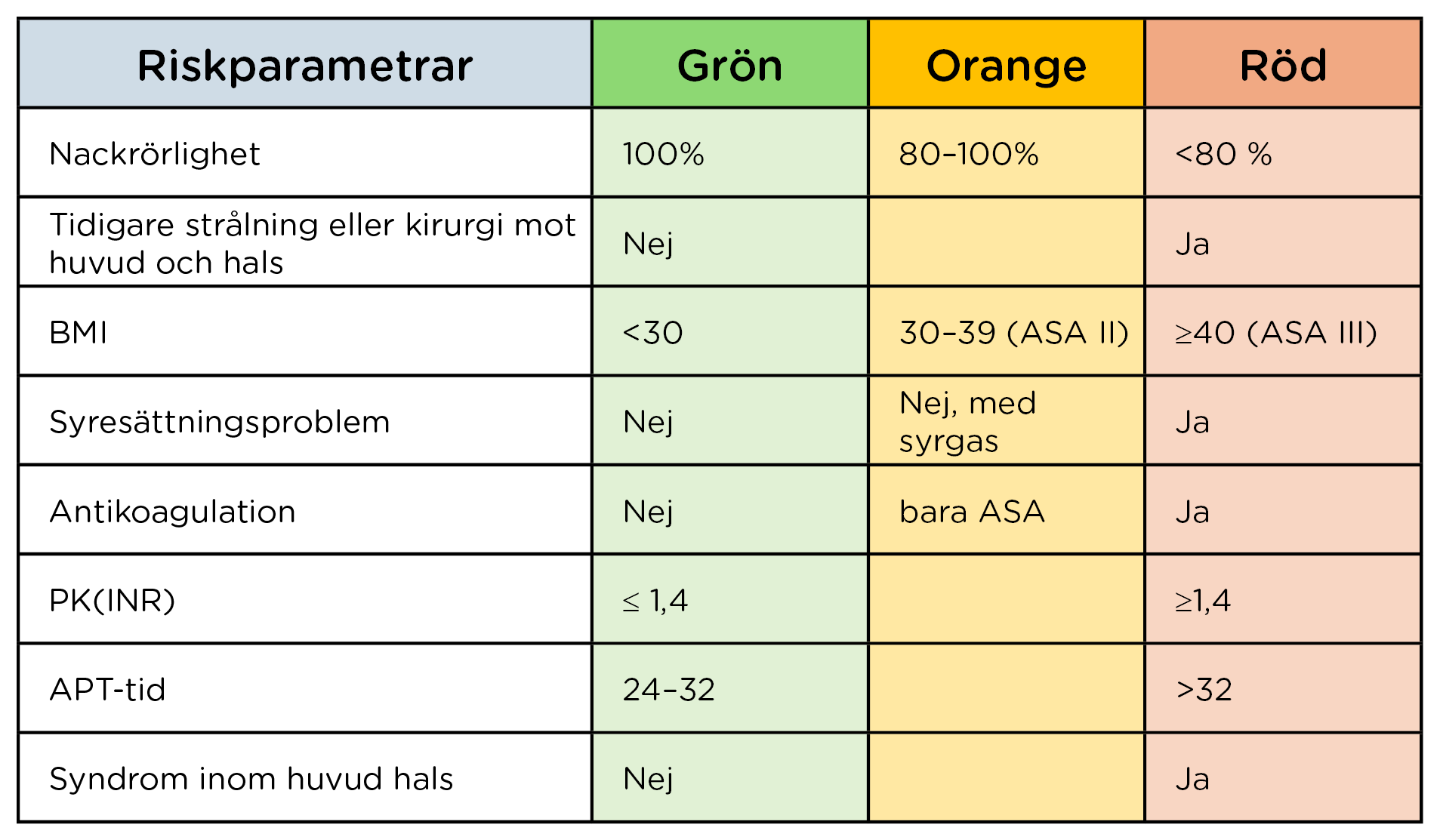
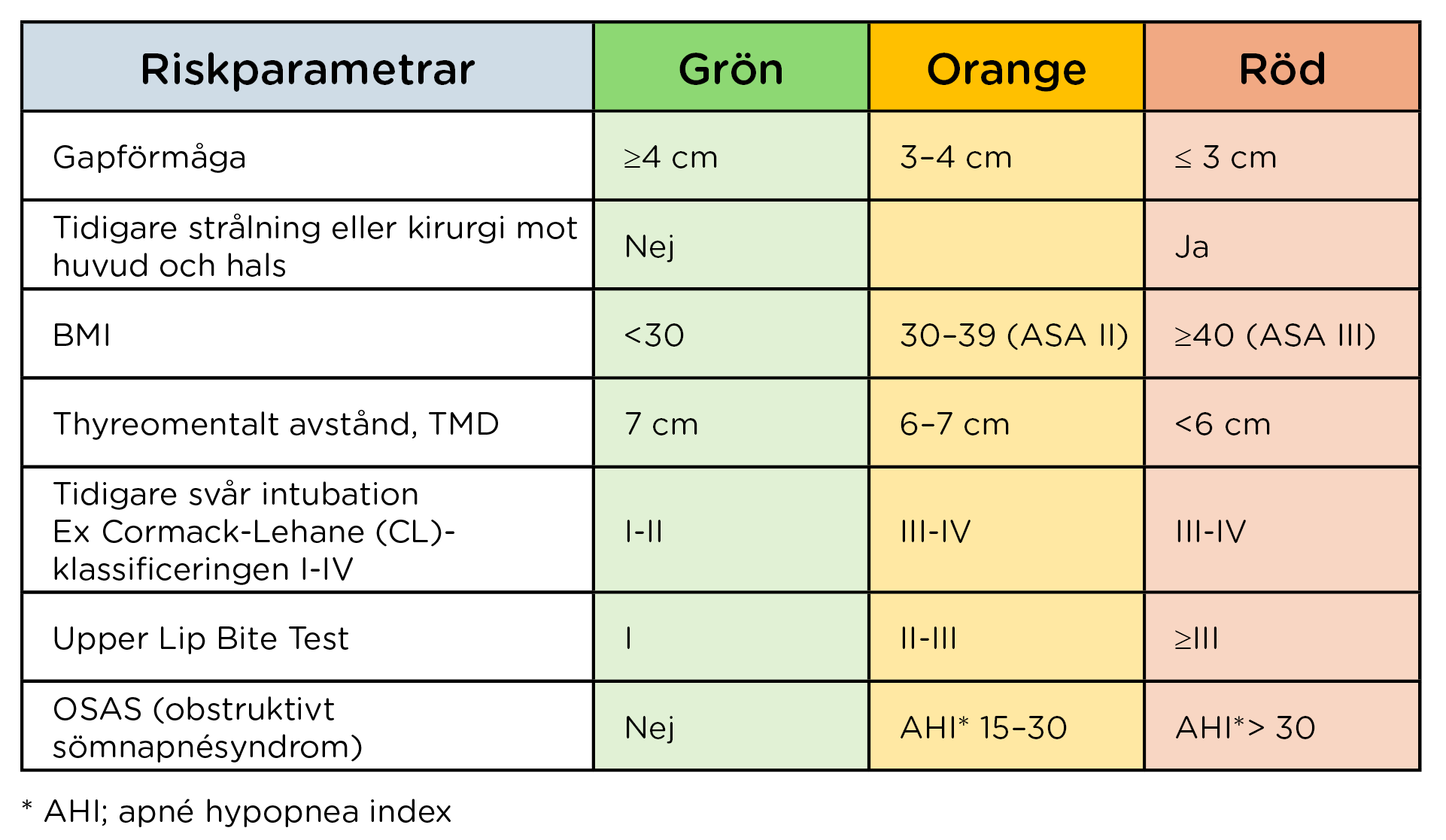
Vanligen föregås en trakeotomi av en trakealintubation, varför det är viktigt att identifiera en förväntat svårintuberad luftväg som del i ingreppet trakeotomi. Nationella rekommendationer har i avsikt att minska komplikationsfrekvens vid trakeotomi varför en trakeotomi-triagering (Tabell 1) rekommenderas liksom identifiering av svår luftväg (Tabell 2).
- Om patienten kan vara svårintuberad skall guidelines i luftvägsalgoritmen beaktas. V.g. se Rådgivande dokument för luftvägshantering/sfai.se (https://sfai.se/wp-content/uploads/2024/09/Radgiv-dokum-for-luftvagshantering-sept-2024.pdf)
- Om patienten bedöms vara svårintuberad eller orange/röd vid triagering skall preoperativ planering av luftvägshantering göras av operatör och anestesiolog tillsammans.
- Planeringen omfattar val av operativ trakeotomiteknik (kirurgisk, KT/perkutan, PT), plats för utförande av trakeotomi (IVA/Operation) och intubationsteknik (sövd/vaken) för säkerställande av luftväg i samband med trakeotomi.
Tabell 1 Trakeotomi-triagering
Tabell 2 Preoperativ bedömning av luftväg
Upper Lip Bite Test
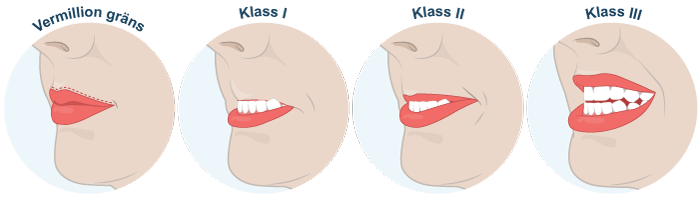
Patienten instrueras att bita sig i överläppen med nedre framtänder.
- Klass I, de nedre framtänderna sträcker sig bortom överläppens läppröda
- Klass II, de nedre framtänderna kan bita i läppen men inte sträcka sig bortom läppröda
- Klass III, de nedre framtänderna kan inte bita i överläppen alls.
Modifierad Cormack-Lehane*
klassificering bygger på tidigare intubation
1: Full vy av glottis, förekommer i 68–74 %, <1 % sannolikhet för svår intubation
2a: Delvis insyn mot glottis förekommer i 21–24 %, innebär 4,3–13,4 % sannolikhet för svår intubation
2b: Endast bakre delen av glottis kan ses eller endast arytenoidbrosk förekommer i 3–6,5 %, ca 65–67,4 % sannolikhet för svår intubation
3. Endast epiglottis ses, ingen insyn mot glottis förekommer i ca 1,2–1,6 %. Kan innebära 80–87,5 %, sannolikhet för svår intubation
4: Varken glottis eller epiglottis, förväntat mycket svår intubation i samtliga fall
Förebyggande åtgärder mot stopp i trakealkanyl
Den vanligaste orsaken till stopp i trakealkanyl är slem och blodkoagel. Hos trakeotomerade patienter fungerar slemtransporten sämre än hos icke-trakeotomerade patienter [6]. Trakealkanylen skall ha en innerkanyl, vilken lätt kan tas ut och rengöras. Ibland behöver luftvägen nedanför trakealkanylen sugas ren, men vanligen kan patienten själv hosta upp slemmet. Sugkatetern bör inte föras ner längre än till trakealkanylens ände, för att minska risken för skador i trakea.
Sugskadorna kan i sig ge upphov till blödning och krustabildning [6]. Sängliggande patienter bör regelbundet ändra kroppsläge för att minska risken för sekretstagnation. Uttorkning, avkylning av slemhinnor, nedsatt hostreflex och muskulär svaghet leder till nedsatt slemtransport, och därigenom ökad risk för stopp i trakealkanyl.
Bildning av krustor kan reduceras genom befuktning av luft, en så kallad ”konstgjord näsa” (HME: heat and moisture exchanger). Den konstgjorda fukt- och värmeväxlaren ska sitta på trakealkanylen för att hålla luftvägarna fuktiga, varma och rena. Vid problem med krustabildning ska luftvägen regelbundet befuktas med inhalationer av natriumklorid, 0.9 mg/ml om c: a 2–3 ml, flera-många gånger per dygn administrerat via en inhalator, t.ex. PariBoy. Natriumklorid 0,9 mg/ml kan också sprayas ner i trakealkanylen vid behov av mer effektiv befuktning alternativt kan högflödesbehandling övervägas. Inhalation med Natriumklorid 0,9 mg/ml kan kombineras med luftrörsvidgande och slemlösande läkemedel. Beakta alltid adekvat skyddsutrustning och gällande hygienrutiner, särskilt vid verifierad luftburen smitta.
Instruktioner för akut stopp i trakealkanyl finns under rubriken Akuta åtgärder!
Sammanfattning av komplikationer
- Identifiera riskfyllda trakeotomier och preoperativ svår luftväg, se triagerings-tabell 1 och 2.
- Diskutera och planera multidisciplinärt vid komplicerade trakeotomier avseende val av trakeotomimetod, trakealkanyl, var operationen ska göras, av vem, när och behov av eventuell specialutrustning. Du kan använda en trakeotomi-triagering som hjälp vid riskbedömning.
- Utbildning i akut luftvägsstopp hos trakeotomerad patient bör ske årligen för alla jourhavande ÖNH- och anestesiläkare, berörd vårdpersonal och personliga assistenter. Specialutbildad sjuksköterska underlättar avsevärt postoperativ omvårdnad och utbildning.
- ”Nationella rekommendationer för trakeotomi och trakeostomivård” bör ingå i målbeskrivning för ST-läkare inom ÖNH och anestesiologi och intensivvård.
- Patienter med droppsmitta eller luftburen smitta triageras utifrån allmänna rekommendationer för patienter med smittsam sjukdom.